Biopsja aspiracyjna płuc prowadzona za pomocą CBCT to technika o wysokiej dokładności do diagnozowania zmian płucnych, a badania wykazały, że jej wskaźnik powikłań można znacznie zmniejszyć przez embolizację gąbką żelatynową.


Badania nad biopsją płuc prowadzonej za pomocą CBCT (PTLB/PTNB) są obfite zarówno na krajowym, jak i międzynarodowym poziomie, koncentrując się na dokładności diagnostycznej, wynikach, wskaźnikach powikłań i czynnikach z nimi związanych. Ogólny wniosek jest taki, że biopsja PTLB prowadzona za pomocą CBCT to technika o wysokiej dokładności do diagnozowania zmian płucnych.
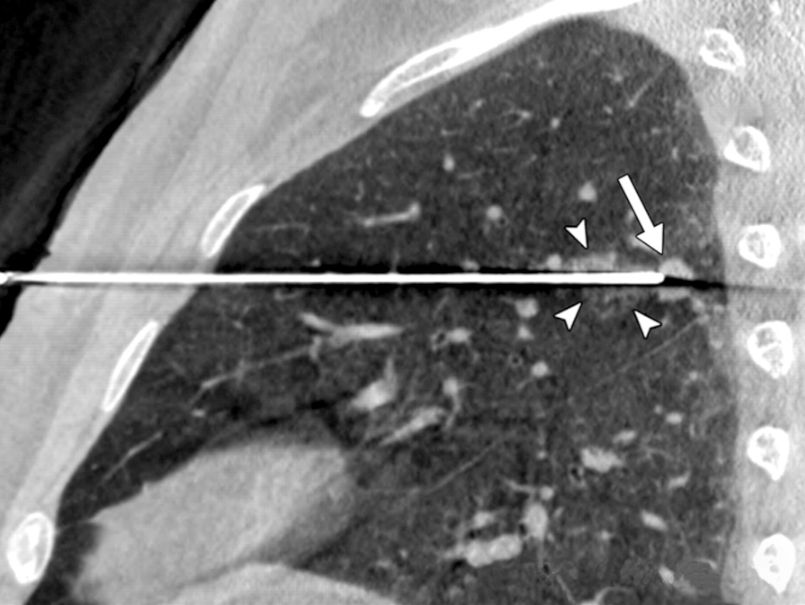
▲ Biopsja aspiracyjna płuc
Badanie oceniało częstość występowania odmy opłucnowej (PTX) i krwawienia płucnego (PH) w PTLB oraz ich związek z parametrami demograficznymi, klinicznymi, obrazowymi i PTLB.
Lokalizacja: Oddział Radiologii Interwencyjnej, Szpital Zhongshan, Uniwersytet Fudan, Szanghaj, Chiny
Okres badania: styczeń 2019 - październik 2022
Uczestnicy: W badaniu retrospektywnie uwzględniono 275 kolejnych pacjentów poddanych PTLB prowadzonemu za pomocą CBCT.
Kryteria wykluczenia:
1. Pacjenci z PTX lub PH stwierdzonymi w obrazowaniu przedoperacyjnym.
2. Pacjenci z historią PTLB.
3. Pacjenci z docelowymi zmianami znajdującymi się w śródpiersiu, opłucnej lub ścianie klatki piersiowej.
4. Pacjenci bez obrazów CBCT po operacji (7 pacjentów), obrazów CT 24 godziny po operacji (26 pacjentów), zapisów operacyjnych (15 pacjentów), zakrzepów płucnych przed biopsją (13 pacjentów), zmian śródpiersiowych (9 pacjentów), implantacji nasion jodu-125 (3 pacjentów), innych materiałów embolicznych (8 pacjentów) lub wcześniejszych nakłuć (2 pacjentów). Łącznie wykluczono 83 pacjentów, pozostawiając ostateczną populację badawczą liczącą 192 pacjentów.
Przygotowanie przedoperacyjne
Pacjenci przeszli badanie CT klatki piersiowej w trybie płaskim lub wzmocnionym w ciągu tygodnia przed PTLB. Antykoagulanty lub inhibitory płytek krwi były przerywane co najmniej trzy dni przed operacją. Pacjentom udzielano instrukcji dotyczących oddychania i zalecano utrzymanie stałego oddechu podczas procedury. Pacjentów w pełni informowano o konieczności i potencjalnym ryzyku biopsji oraz uzyskiwano ich pisemną zgodę.
Procedura PTLB
1. Lekarze: Procedury nakłucia wykonywali trzej starsi radiolodzy interwencyjni z ponad dziesięcioletnim doświadczeniem w biopsjach.
2. Metoda: Wszystkie PTLB były prowadzone za pomocą wirtualnego systemu nawigacyjnego CBCT pod miejscowym znieczuleniem.
3. Instrumenty: Stosowano technikę cięcia koaksjalnego, w tym 18-gauge igłę tnącą i 17-gauge igłę biopsyjną koaksjalną.
4. Pozycjonowanie: Pacjenci byli umieszczani w pozycji leżącej na plecach lub na brzuchu w zależności od lokalizacji zmiany oraz obecności żeber lub głównych naczyń krwionośnych.
5. Planowanie przedoperacyjne: Przeprowadzano przedoperacyjne skany CBCT w celu identyfikacji najbezpieczniejszej i najłatwiej dostępnej ścieżki do docelowego guzka, minimalizując kontakt z opłucną i przejście igły przez miąższ płucny.
6. Operacje śródoperacyjne: Aby zmniejszyć złożoność ścieżki igły i poprawić dokładność, kąt igły utrzymywano w pionowej płaszczyźnie obrotowej podczas operacji CBCT.
7. Obsługa próbek: Uzyskano próbki o średnicy około 1-2 cm i szerokości 1,2 mm, które natychmiast utrwalano w 10% formalinie.
8. Leczenie: W przypadku pacjentów z wysokim podejrzeniem złośliwych guzków płucnych lub wykazujących cechy kliniczne zgodne z nowotworem złośliwym (np. rak wątrobowokomórkowy), podczas PTLB stosowano igłę koaksjalną do ablacji radiofalowej (RFA) o średnicy 17-gauge zamiast igły biopsyjnej. Po biopsji igła tnąca była usuwana, a igła RFA wprowadzana przez igłę koaksjalną w celu leczenia RFA.
9. Dodatkowe procedury: Niektórzy pacjenci otrzymali zawiesinę gąbki żelatynowej do embolizacji ścieżki igły po procedurze. Zawiesinę przygotowywano, mieszając cząstki gąbki żelatynowej o średnicy 1000-1200 μm z 10 ml środka kontrastowego zawierającego jod. Po usunięciu igły tnącej lub RFA wstrzykiwano około 2-3 ml zawiesiny przez igłę koaksjalną pod kontrolą fluoroskopową.
10. Badanie pooperacyjne: Pooperacyjne obrazy CBCT identyfikowały wszelkie powikłania związane z procedurą. W przypadku wystąpienia PTX lub PH pacjenci byli oceniani i leczeni przez radiologów interwencyjnych. Pacjentów monitorowano przez 24 godziny po operacji, z kontrolnym skanem CT klatki piersiowej po 24 godzinach w celu wykrycia opóźnionych powikłań.
Zbieranie danych
Retrospektywne zbieranie danych obejmowało parametry demograficzne, kliniczne, obrazowe i PTLB dla każdego uczestnika badania. Obrazy CT były analizowane przez dwóch niezależnych czytelników, w tym operatora PTLB i radiologa asystującego. Rozmiar guzka określano przez pomiar maksymalnej średnicy. Guzki klasyfikowano na podstawie cech, w tym litych, szklistych i jamistych.
Definicje kilku wskaźników
1. Rozedma płuc: Zdefiniowana jako jakikolwiek obszar płuc (przynajmniej śladowy) wykazujący zniszczenie naczyń i miąższu na obrazie CT klatki piersiowej, zajmujący przestrzeń o niskim osłabieniu.
2. Historia palenia: Klasyfikowana jako pacjenci palący co najmniej 30 paczek rocznie i nadal palący lub rzucili w ciągu ostatnich 15 lat.
3. Odma opłucnowa: Na podstawie obecności powietrza w jamie opłucnej, klasyfikowana według czasu wystąpienia:
- Natychmiastowa PTX obserwowana na pooperacyjnym obrazie CBCT.
- Opóźniona PTX obserwowana na obrazie CT po 24 godzinach od PTLB.
- Klinicznie znacząca PTX zdefiniowana jako ciężka niewydolność oddechowa lub krążeniowa wymagająca wprowadzenia drenu do klatki piersiowej (CTI).
4. Krwawienie płucne: Zdefiniowane jako zacienienie szkliście na miąższu płucnym spowodowane wypełnieniem pęcherzyków krwią. PH klasyfikowano na cztery grupy:
- Bezobjawowe
- Łagodna krwioplucie (mniej niż 100 ml w ciągu 24 godzin)
- Umiarkowana krwioplucie (100-500 ml w ciągu 24 godzin)
- Ciężka krwioplucie (ponad 500 ml w ciągu 24 godzin)
Klinicznie znaczące PH wymagało inwazyjnych interwencji medycznych, takich jak bronchoskopia lub leczenie wewnątrznaczyniowe w celu osiągnięcia hemostazy.
Metody statystyczne
Analiza statystyczna została przeprowadzona przy użyciu oprogramowania SPSS (wersja 27.0; SPSS Inc., Chicago, IL). Analizy podgrup zidentyfikowały istotne czynniki przy użyciu testu t-Studenta dla zmiennych ciągłych oraz testu chi-kwadrat Pearsona dla danych kategorycznych. Z powodu ograniczonej liczby próbek użyto testu dokładnego Fishera. Analiza regresji logistycznej została następnie wykorzystana do określenia wpływu ocenianych parametrów na prawdopodobieństwo wystąpienia PTX i PH. Wyniki zostały przedstawione jako współczynniki szans (OR) z 95% przedziałami ufności. Wartość p mniejsza niż 5% (p < 0,05) została uznana za statystycznie istotną.
Charakterystyka kliniczna pacjentów i parametry PTLB
Parametry demograficzne, kliniczne, obrazowe i procedury pacjentów są podsumowane w Tabeli 1. Łącznie 192 pacjentów poddanych PTLB (129 mężczyzn, 67,2%) miało średni wiek 62,1 ± 13,4 lat.
Wśród wszystkich pacjentów 29 (15,1%) miało historię palenia, a 47 (24,5%) zdiagnozowano rozedmę płuc. Wśród pacjentów z rozedmą płuc 16 (34,0%) później doświadczyło pooperacyjnej PTX. Średnia średnica zmian płucnych wynosiła 3,40 ± 2,20 cm, przy czym 51 pacjentów (26,6%) miało zmiany w lewym górnym płacie.
Wykrywanie guzków jest pokazane na rysunku, przy czym najczęściej występowały guzki lite (85,4%).
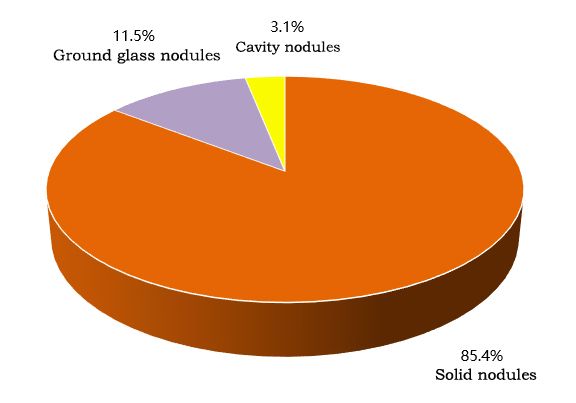
▲ Wykrywanie guzków
Podczas PTLB 43 pacjentów (22,4%) poddano RFA po PTLB. Gąbka żelatynowa była używana do uszczelnienia ścieżki nakłucia u 77 pacjentów (40,1%).
W patologicznej biopsji przeprowadzonej po PTLB 3 pacjentów (1,6%) nie zostało zdiagnozowanych z powodu niewystarczającej ilości materiału.
Wśród 192 pacjentów ostateczna diagnoza jest pokazana na rysunku, przy czym 141 zdiagnozowano jako nowotwory złośliwe (73,4%), w tym 113 pierwotnych raków płuc i 28 zmian przerzutowych.
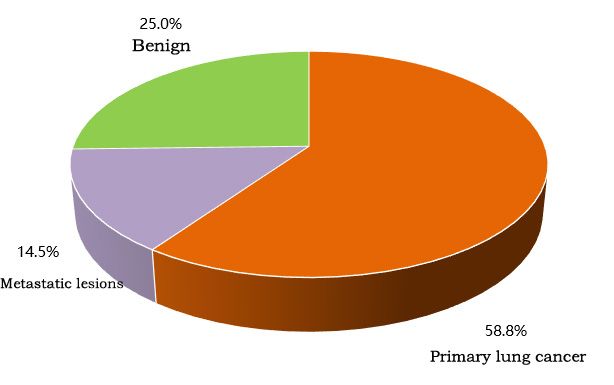
▲ Ostateczna diagnoza
Powikłania
Odma opłucnowa: Obserwowana u 67 pacjentów (34,9%).
Natychmiastowe skany CBCT: 42/67 (62,7%) Skany CT po 24 godzinach: 25/67 (37,3%)
Większość przypadków PTX ustąpiła samoistnie, ale u 5 pacjentów konieczne było wprowadzenie drenu do klatki piersiowej (7,5%), z średnim czasem utrzymania cewnika wynoszącym 2,6 ± 0,9 dni. Z powodu ograniczonej liczby pacjentów wymagających CTI, nie przeprowadzono analizy regresji w celu zbadania czynników wpływających na CTI.
Krwawienie płucne: Wystąpiło u 63 pacjentów (32,8%).
Bezobjawowe: 39/63 (61,9%) Łagodna krwioplucie: 15/63 (23,8%) Umiarkowana krwioplucie: 9/63 (14,3%) Ciężka krwioplucie: 0/63 (0%)
Pacjenci z umiarkowaną krwiopluciem poprawili się po odpowiednim leczeniu hemostatycznym. Żaden pacjent nie doświadczył ciężkiego krwioplucia wymagającego inwazyjnej interwencji medycznej.
Analiza podgrup
Wyniki analizy podgrup dla PTX i PH są pokazane na rysunku. Analiza wskazała, że częstość występowania PTX była związana z średnicą zmiany, użyciem gąbki żelatynowej i RFA (p < 0,05). PH była związana z obecnością rozedmy płuc, średnicą zmiany, użyciem gąbki żelatynowej, RFA i liczbą pobranych próbek (p < 0,05).
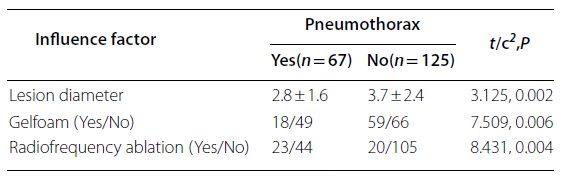
▲ Wyniki analizy podgrup dla PTX
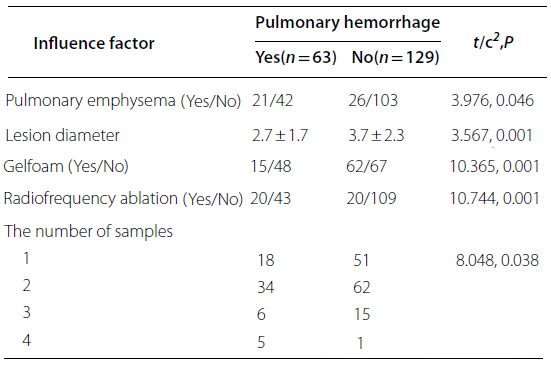
▲ Wyniki analizy podgrup dla PH
Analiza regresji logistycznej
Uwzględnij istotne czynniki z analizy podgrup w analizie regresji logistycznej. Wyniki analizy regresji logistycznej, pokazane na rysunku, oceniają wpływ parametrów na PTX i PH.
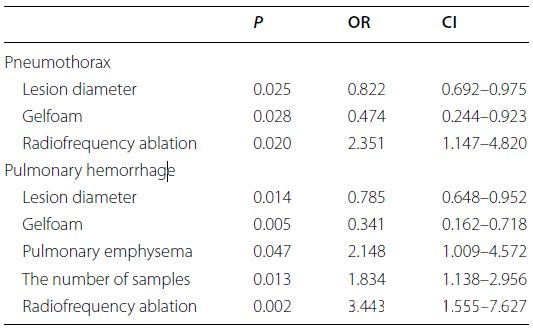
▲ Analiza regresji logistycznej istotnych czynników w analizie podgrup
Analiza regresji logistycznej zidentyfikowała średnicę zmiany (OR na cm = 0,822), użycie gąbki żelatynowej (OR = 0,474) i leczenie ablacji radiofalowej (RFA) (OR = 2,351) jako potencjalne czynniki wpływające na PTX. W przypadku PH, średnica zmiany (OR na cm = 0,785), użycie gąbki żelatynowej (OR = 0,341), obecność rozedmy płuc (OR = 2,148), liczba próbek (OR na dodatkową próbkę = 1,834) i leczenie RFA (OR = 3,443) były uznawane za potencjalne czynniki wpływające. Współczynnik szans (OR) wskazuje na prawdopodobieństwo wystąpienia zmiennej zależnej przy każdej jednostce zmiany zmiennej niezależnej.
Zalety biopsji igłowej płuc (PTNB) wspomaganej przez CBCT: Obrazowanie w czasie rzeczywistym podczas wprowadzania igły upraszcza planowanie trajektorii, zwiększa dokładność w dotarciu do docelowych zmian i potencjalnie skraca czas operacji oraz dawkę promieniowania dla pacjenta.
Wpływ PTX i PH: PTX i PH znacząco wpływają na zarządzanie pacjentami i poziom ich dyskomfortu. Łagodne przypadki mogą wydłużyć pobyt w szpitalu, podczas gdy poważne przypadki stanowią znaczne zagrożenie dla układów oddechowego i krążenia.
Częstość występowania PTX i PH: W tym badaniu częstość występowania PTX i PH wynosiła odpowiednio 34,9% i 32,8%, co jest zgodne z wcześniejszą literaturą na temat procedur prowadzonych za pomocą CT. Leczenie zachowawcze było skuteczne w większości przypadków PTX i PH. Tylko 7,5% przypadków wymagało wprowadzenia drenu do klatki piersiowej, co jest zgodne z zgłaszanymi wskaźnikami w zakresie od 2,4% do 15%. Żaden pacjent z PH nie wymagał bronchoskopii ani leczenia wewnątrznaczyniowego. Ponadto, w badaniu nie zaobserwowano poważnych powikłań, takich jak uszkodzenie wątroby lub śledziony, zator powietrzny lub zgon, co wskazuje, że PTNB prowadzona za pomocą CBCT jest stosunkowo bezpieczna, z niską częstością klinicznie istotnych powikłań i minimalną potrzebą przedłużonego pobytu w szpitalu dla większości pacjentów.
Czynniki związane z występowaniem PTX i PH: Podczas gdy brano pod uwagę wiele czynników, w tym demograficzne, kliniczne, obrazowe i parametry PTNB, tylko niektóre (średnica zmiany, użycie gąbki żelatynowej, RFA i liczba pobranych próbek) wykazały statystycznie istotne wyniki.
Czynniki zmniejszające występowanie PTX i PH: Kluczowym odkryciem było znaczące zmniejszenie częstości występowania PTX i PH przy użyciu gąbki żelatynowej (OR zmniejszało się odpowiednio o 56,8% i 69%). To odkrycie jest klinicznie istotne ze względu na dostępność i prostotę użycia gąbki żelatynowej w praktyce medycznej. Radiolodzy interwencyjni eksplorowali różne techniki w celu zmniejszenia ryzyka powikłań od momentu wprowadzenia PTNB. Wstrzyknięcie gąbki żelatynowej powoduje jej rozszerzenie w ścieżce igły, tworząc gęsty korek dopasowany do kształtu ścieżki, skutecznie zapobiegając krwawieniu, wnikaniu powietrza do płuc przez ścieżkę nakłucia i pęknięciu opłucnej. Renier i in. skutecznie zmniejszyli częstość występowania PTX i CTI, zamykając ścieżki nakłucia mieszanką 15 kawałków absorbowalnej gąbki żelatynowej (2×6 cm) i 2 ml soli fizjologicznej. W przeciwieństwie do wcześniejszych badań, nasze badanie używało mniejszych cząstek gąbki żelatynowej o średnicy od 1000 do 1200 mikrometrów. Ta metoda nie tylko skróciła czas przygotowania, ale także umożliwiła gęstsze zamknięcie ścieżek nakłucia. Większe średnice wykazywały ochronę przed PTX i PH, z OR na cm odpowiednio 0,822 i 0,785.
Zwiększona liczba pobranych próbek podczas PTNB była związana z większym prawdopodobieństwem wystąpienia PH, z OR wzrastającym o 83,4% na każdą dodatkową próbkę.
Biopsja dużych zmian jest łatwiejsza, z krótszym czasem umieszczenia igły w substancji i mniejszym prawdopodobieństwem powikłań. Przeciwnie, uzyskanie próbek z powtarzających się nakłuć może być trudne, wymagając dłuższego czasu operacji i wyższego ryzyka powikłań. Badanie wskazuje, że wykonanie zabiegu RFA po PTNB wiąże się z zwiększonym ryzykiem wystąpienia PTX i PH (ORPTX = 2,351; ORPH = 3,443). Wcześniejsze badania sugerują, że wykonanie PTNB i zabiegu RFA w tej samej operacji może uniknąć wielokrotnych nakłuć. Dlatego pacjenci z wysokim podejrzeniem złośliwych guzków płucnych przeszli RFA po PTNB w badaniu.
Schneider i in. zauważyli w swoim raporcie, że natychmiastowa biopsja przed RFA może prowadzić do PH lub PTX, ponieważ biopsja może zamazać lub przesunąć guzy, wpływając na dokładność późniejszego umieszczenia igły RFA. Wynika to z braku odpowiednich osłon prowadzących podczas biopsji, wymagających dodatkowych nakłuć. Jednak w naszym badaniu, dzięki użyciu wielofunkcyjnych osłon koaksjalnych, nakłucia były wymagane podczas ustanawiania kanałów nakłucia, po PTNB usuwano tylko igłę tnącą, a osłona koaksjalna pozostawała na miejscu. To podejście zapewnia dokładność wyników patologicznych i zmniejsza liczbę wymaganych nakłuć.
Izaaryene i in. przeprowadzili badanie patologiczne płuc świni po ablacji radiofalowej (RFA), obserwując odrębne ścieżki igły w porównaniu z prostą biopsją. Znaleźli unikalne zmiany histologiczne w ścieżce ablacji, które mogą być przypisane efektom termicznym. Badanie sugeruje, że ścieżki igły utworzone po RFA mogą pozostawać otwarte dłużej, co może prowadzić do PTX i PH w porównaniu z samą biopsją.
Ponadto, badanie ujawniło, że biopsja po leczeniu ablacji radiofalowej (RFA) może zwiększać ryzyko PTX i PH, co jest zgodne z wcześniejszymi wynikami badań. Ciepło generowane przez leczenie RFA może wpływać na zamknięcie ścieżki igły, zwiększając ryzyko powikłań. Badanie również wykazało, że obecność rozedmy płuc zwiększa ryzyko PH, co może być spowodowane nadciśnieniem płucnym lub uszkodzeniem strukturalnym tkanki płucnej, zapewniając więcej przestrzeni do rozprzestrzeniania się PH.
Ograniczenia: Po pierwsze, było to badanie retrospektywne, ograniczone dostępnością zapisów operacyjnych, co uniemożliwiało dalszą eksplorację wielu czynników wpływających, takich jak odległość między punktami nakłucia a zmianami. Po drugie, jako badanie jednookładne, może ograniczać ogólność wyników. Po trzecie, liczba pacjentów wymagających drenażu klatki piersiowej, bronchoskopii lub leczenia wewnątrznaczyniowego była ograniczona, co ograniczało kompleksową analizę czynników wpływających na te interwencje.
Wniosek: PTNB prowadzona za pomocą CBCT to niezawodna technika szeroko stosowana do diagnozowania zmian płucnych. Jednak podobnie jak PTNB prowadzona za pomocą CT, PTX i PH pozostają prominentnymi powikłaniami. Aby zmniejszyć te powikłania, to badanie wprowadza innowacyjną i wykonalną metodę — użycie gąbki żelatynowej do zamykania ścieżek nakłucia. Ta metoda wykazała znaczące zmniejszenie wskaźników powikłań.